Ondersteuning krijgen
Onze Patient Navigators kunnen meer informatie geven over bijwerkingen zoals mobiliteit.
Een diagnose van een zeldzame kanker zoals chordoom treft niet alleen
uw lichaam. Leren dat je chordoom hebt, omgaan met de behandeling en omgaan met lichamelijke bijwerkingen kan ook invloed hebben op je geest en veel gevoelens en emoties oproepen. Sommige gevoelens kunnen vertrouwd zijn, andere nieuw of verwarrend. Of je nu in behandeling bent, klaar bent met de behandeling, of een geliefde met chordoom steunt, het is normaal om gevoelens als angst, vrees, depressie en verdriet te ervaren.
Net zoals je steun zou zoeken om eventuele fysieke uitdagingen in verband met chordoom aan te pakken, is het ook belangrijk om voor je mentale en emotionele gezondheid te zorgen. Er zijn manieren om uw gevoelens te beheersen en uw emotioneel welzijn tijdens uw reis te ondersteunen, en u hoeft het niet alleen te doen.
Dit boekje zal u helpen:
Begrijpen wat geestelijke en emotionele gezondheid is en welke invloed ze hebben op uw algehele gezondheid.
Uw emoties te herkennen en te erkennen
met uw arts te praten over wat u ervaart
strategieën te leren om met verdriet en andere emoties om te gaan
Hulp en ondersteuning te krijgen om uw emotionele welzijn te verbeteren

Geestelijke gezondheid omvat emotioneel, psychologisch en sociaal welzijn. Iemands geestelijke gezondheid beïnvloedt hoe hij zich voelt, denkt en handelt en bepaalt mede hoe goed hij met stress omgaat, met anderen omgaat en keuzes maakt.
Emotionele gezondheid is één aspect van geestelijke gezondheid. Als iemand emotioneel gezond is, is hij zich bewust van zijn emoties en kan hij zowel positieve als negatieve emoties beheersen en uiten.
Je bewust zijn van hoe je je voelt begint met weten hoe je je emoties kunt herkennen en identificeren. Als je dat doet, kun je zien welke invloed je emoties hebben op je algehele gezondheid en manieren vinden om ze te reguleren en te beheersen.
De Chordoom Stichting is een hulpbron voor iedereen die getroffen is door chordoom, in elk stadium van uw reis. Wij zijn er om u te helpen de ziekte en de bijwerkingen ervan te begrijpen, gekwalificeerde artsen te vinden en in contact te komen met anderen in de chordoom gemeenschap.
De emoties die we ervaren zijn vaak het gevolg van een of andere vorm van stress, positief of negatief, in ons leven. Stress is een normale reactie op gebeurtenissen in het leven, maar kan ook geestelijke en emotionele gezondheidsproblemen veroorzaken. Stress kan "goede stress" zijn, die vaak van korte duur is en verband houdt met meer positieve gebeurtenissen in het leven, zoals een verhuizing naar een nieuw huis of een nieuwe baan. Stress kan ook langduriger en ernstiger zijn, zoals onzekerheid over voedsel of huisvesting, het overlijden van een dierbare of het omgaan met een gezondheidsprobleem zoals kanker.
Distress treedt op wanneer een bepaalde vorm van stress het vermogen van een persoon om ermee om te gaan te boven gaat, wat verdriet, pijn, angst en meer veroorzaakt. Het komt vaak voor dat mensen met kanker en hun verzorgers op een bepaald moment in hun leven met kanker te maken krijgen met stress. Enkele van de meest voorkomende emoties die daarop volgen zijn:
Angst: Gevoelens van angst, vrees en onbehagen. Angst wordt soms omschreven als een soort angst die eerder te maken heeft met iets dat in de toekomst fout zal gaan dan nu. Het kan zweten, rusteloosheid, spanning en een snelle hartslag veroorzaken.
Woede: Een emotionele toestand die kan variëren van gevoelens van milde irritatie tot intense woede en razernij. Boosheid kan fysieke effecten hebben, zoals verhoging van hartslag, bloeddruk en adrenaline. Boosheid kan iets goeds zijn als het je ertoe aanzet negatieve gevoelens op een gezonde manier te uiten of je motiveert om oplossingen voor problemen te vinden. Het kan het echter ook moeilijk maken om helder te denken of ervoor zorgen dat u iets of iemand kwaad wilt doen.
Depressie: Voortdurende gevoelens van verdriet, wanhoop, verlies van energie en moeite met het dagelijks leven. Andere symptomen van depressie zijn gevoelens van waardeloosheid en hopeloosheid, verlies van plezier in activiteiten, veranderingen in eet- of slaapgewoonten en gedachten aan de dood. Anders dan gewone droefheid, die komt en gaat, gaat klinische depressie niet gemakkelijk over en kan het alle aspecten van het leven beïnvloeden.
Angst: Een van de krachtigste en meest automatische emoties. Angst wordt veroorzaakt door de anticipatie of het besef van gevaar. Na afloop van de behandeling is een van de meest voorkomende zorgen van overlevenden dat hun chordoom terugkomt. De angst voor recidief is heel reëel en volkomen normaal. Tekenen van angst kunnen zijn: verhoogde hartslag, snellere ademhaling of kortademigheid, zweten, koude rillingen en maagklachten.
Verdriet: Diepe droefheid en verdriet als reactie op een belangrijk verlies. Verdriet is vaak gerelateerd aan de dood van een geliefde, maar
het kan ook het resultaat zijn van ervaringen zoals het verlies van identiteit of lichamelijk functioneren door een ernstige, langdurige ziekte. Het kan gevoelens van groot verdriet, woede, schuld en wanhoop omvatten. Lichamelijke symptomen, zoals niet kunnen slapen en veranderingen in eetlust, kunnen ook deel uitmaken van rouw.
Er zijn aanwijzingen dat mensen die de diagnose kanker hebben gekregen meer kans hebben dan de algemene bevolking om mentale en emotionele gezondheidsproblemen te ervaren. De diagnose en het omgaan met een levensveranderende ziekte kan ongewenste of overweldigende stress veroorzaken die de kwaliteit van leven verstoort. Hoewel enige stress normaal is, kan het langdurig in een verhoogde staat van nood verkeren een negatieve invloed hebben op uw lichamelijke gezondheid en welzijn. Angst voor recidief van de ziekte, verandering van identiteit, en waargenomen (of werkelijk) verlies van band met vrienden en familie kunnen deze toch al moeilijke situatie nog moeilijker maken.
Uit de Chordoom Survivorship Survey, ingevuld in 2021, bleek dat het gebruikelijk is voor chordoom patiënten en overlevenden om een scala aan emoties te ervaren zoals angst, vrees, depressie en verdriet, zowel tijdens als na de behandeling. Uit het onderzoek bleek ook dat verschillende van deze emoties nog vaker voorkomen bij mede-overlevenden, waaronder echtgenoten, partners, ouders, familieleden en vrienden. Toch bleek uit het onderzoek ook dat, ondanks het feit dat ze vaak voorkomen, maar weinig mensen toegang hebben tot adequate zorg voor deze uitdagingen.
De zorg voor iemand met kanker - of je nu de belangrijkste verzorger bent of een ondersteunend familielid of vriend - brengt vaak emotionele problemen met zich mee die overweldigend kunnen aanvoelen. Het is belangrijk dat mede-overlevenden zich bewust zijn van de gevolgen voor hun emotionele en geestelijke gezondheid en steun krijgen als dat nodig is.
Uit onderzoek is gebleken dat posttraumatische stressstoornis (PTSS) vaker voorkomt bij overlevenden van kanker dan bij de algemene bevolking.
Na elke verontrustende of traumatische gebeurtenis is het normaal dat u angst ervaart, zich angstig voelt, nare dromen heeft of situaties vermijdt die u aan de traumatische gebeurtenis doen denken.
Meestal verdwijnen deze symptomen na een paar dagen of weken. Zo niet, dan kunnen ze het dagelijks leven ernstig gaan beïnvloeden en leiden tot PTSS, een klinische diagnose die door artsen en geestelijk verzorgers over de hele wereld wordt erkend.
PTSS wordt van oudsher geassocieerd met ervaringen als oorlog, natuurrampen, geweld, misbruik of ernstige ongelukken, maar meer recent hebben deskundigen in de geestelijke gezondheidszorg erkend dat ook andere levensgebeurtenissen, zoals het omgaan met kanker, PTSS kunnen veroorzaken. De diagnose kanker krijgen, de behandeling ondergaan, omgaan met bijwerkingen, en geconfronteerd worden met herhaalde tests en beeldvorming zijn aspecten van een kankerreis die traumagerelateerde symptomen kunnen veroorzaken en tot PTSS kunnen leiden.
Soms ondergaan mensen die een trauma meemaken daarna een soort transformatie, waarbij ze een nieuw begrip ontwikkelen van zichzelf en de wereld waarin ze leven. Posttraumatische groei (PTG)is het concept dat mensen vaak een positieve groei doormaken na het verwerken van tegenslag en stress. Overlevenden van kanker en hun familie zeggen bijvoorbeeld soms dat ze na de diagnose en behandeling de kleine dingen in het leven meer waarderen en een positievere kijk hebben.
Als u denkt dat u symptomen van PTSS ervaart, praat dan met uw arts of geestelijk verzorger.
Zowel tijdens als na de behandeling van een chordoom is het normaal om stress te ervaren in verband met alle levensveranderingen die u doormaakt. Wanneer u voor het eerst hoort dat u chordoom heeft, kunt u
het gevoel hebben dat uw leven niet meer onder controle is. Doktersbezoeken en behandelingen verstoren uw normale routine. Mensen gebruiken medische termen die u niet begrijpt. U kunt misschien niet de dingen doen die u leuk vindt. En de effecten die chordoom en de behandelingen ervan op uw lichaam hebben, kunnen deze gevoelens verergeren.
Factoren die het risico verhogen dat normale, verwachte stress emotionele nood veroorzaakt, houden vaak verband met chordoom, maar ook andere aspecten van het leven kunnen bijdragen. Deze factoren omvatten:
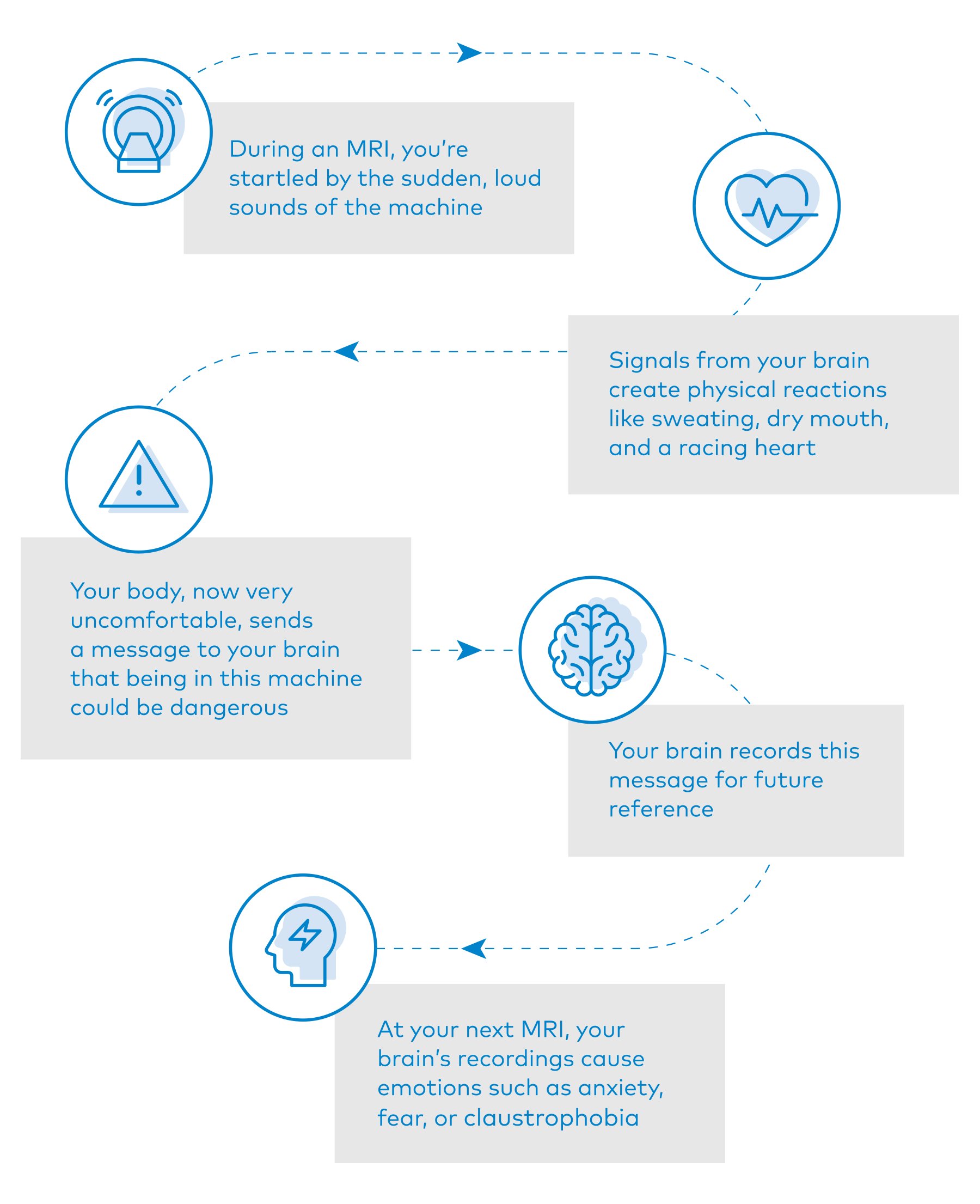
Artsen en onderzoekers bestuderen het verband tussen onze hersenen en onze emoties al sinds de begindagen van de wetenschap. We begrijpen nu dat een ervaring de hersenen ertoe kan aanzetten signalen door het lichaam te sturen die automatisch en onbewust lichamelijke reacties teweegbrengen. Deze lichamelijke sensaties sturen onmiddellijk boodschappen terug naar de hersenen die ze interpreteren en registreren. Die interpretaties en registraties vormen de aanleiding voor onze ervaring van emoties. Hier is een mogelijk scenario:
De neurowetenschappen hebben grote vooruitgang geboekt bij het bestuderen van het verband tussen onze hersenen en onze emoties, en er valt nog veel te leren. Onderzoek heeft uitgewezen dat onze individuele hersenchemie een sleutelrol speelt in hoe we elk onze emoties verwerken en communiceren. Wat voor de een grote emotionele ellende veroorzaakt, kan voor de ander beheersbaar zijn. Wat we wel weten is dat onze emoties geen fouten of zwakheden zijn, maar eerder een resultaat van de communicatie tussen ons lichaam en onze hersenen.

De succesvolle voltooiing van de actieve behandeling is een belangrijke en spannende mijlpaal voor iedereen die met chordoom te maken heeft gehad. De overgang naar overleving betekent meestal minder medische bezoeken en minder directe steun van het medisch team dat tijdens de behandeling om u heen stond. Er zijn vaak verwachtingen (van u of van anderen) dat u moet vieren of opgelucht moet zijn dat de behandeling is afgerond en dat u terug kunt naar het "normale leven".
Maar de overgang naar het omgaan met de fysieke en emotionele ups en downs van het leven als "overlevende" wordt door iedereen anders ervaren. Voor sommigen kan deze overgang de gevoelens van onrust soms versterken. Als u merkt dat dit bij u gebeurt, praat dan met uw zorgteam en vraag naar de mogelijkheden voor ondersteuning en behandeling.
Hoewel geest en lichaam vaak als gescheiden worden beschouwd, zijngeestelijke en lichamelijke gezondheid nauw met elkaar verbonden. Een goede geestelijke gezondheid kan uw lichamelijke gezondheid positief beïnvloeden. Omgekeerd kan een slechte geestelijke gezondheid de lichamelijke gezondheid negatief beïnvloeden.
Onderzoek heeft verbanden gevonden tussen chronische mentale en emotionele stress en de immuunfunctie, waarbij een groter leed bijdraagt aan minder effectieve immuunreacties.4,5 Te veel stresshormonen verhogen de ontsteking in het lichaam, wat het immuunsysteem belemmert. Een verzwakt immuunsysteem maakt het makkelijker voor kankercellen om te groeien en moeilijker voor hen om te sterven.
Emotioneel leed kan ook ernstige gevolgen hebben voor uw dagelijks leven. Het kan moeilijker zijn om je te concentreren op je werk of op school, om sociaal met mensen om te gaan, om deel te nemen aan activiteiten waar je normaal van geniet, of om voor jezelf en je gezin te zorgen.
Als gevoelens van verdriet, angst, depressie of angst langer dan een paar weken aanhouden of de meeste aspecten van het leven beginnen te beïnvloeden, waardoor het moeilijk wordt om te functioneren of ermee om te gaan, is het belangrijk om hulp te zoeken.
De emotionele, sociale, geestelijke en lichamelijke gevolgen van chordoom beïnvloeden je op verschillende manieren op verschillende momenten, dus is het belangrijk om de tijd te nemen om jezelf vragen te stellen als:
Welke gevoelens ben ik me bewust van het hebben van op dit moment?
Welke van deze gevoelens is het sterkst?
Wanneer begon ik me zo te voelen?
Hoe beïnvloeden deze gevoelens mijn gedachten en acties?
De meesten van ons stoppen zelden om op deze manier bij onszelf te rade te gaan. We denken meer in het algemeen: Ik ben in een goede/slechte stemming vandaag, of ik heb zoveel te doen en heb geen zin om nu sociaal te zijn. Maar we herkennen de emoties achter deze gedachten niet. Het komt ook vaak voor dat men zich onder druk gezet voelt om een goed gezicht te trekken of sterk te lijken voor anderen terwijl men met chordoom te maken heeft. Maar dat kan leiden tot een nog eenzamer of geïsoleerder gevoel.
Neem elke dag een paar momenten de tijd om jezelf vragen te stellen zoals hierboven opgesomd. Dit kan je helpen om je emoties te benoemen en te volgen, waardoor het gemakkelijker wordt om patronen te zien die het verschil aangeven tussen gewone emotionele ups en downs en ernstiger emotionele nood.
Zodra u merkt dat uw emoties uw functioneren beginnen te belemmeren, zelfs als u denkt dat uw gevoelens of gedachten onbeduidend zijn, praat dan met uw zorgteam over wat u ervaart.
Vergeet niet dat uw zorgteam u behandelt, niet alleen uw chordoom, en ze rekenen erop dat u hen vertelt hoe u zich voelt. Hoewel het moeilijk kan zijn om over uw emoties te praten, bent u niet alleen. Het is goed - en belangrijk - om hulp te vragen.
Tekenen dat je hulp moet zoeken zijn onder andere
- Je gevoelens nemen niet af of gaan niet weg
- Je gevoelens weerhouden je ervan normale activiteiten te doen en belemmeren je in je functioneren.
- Je bent voortdurend overweldigd of raakt in paniek - Je hebt geen plezier meer in de dingen die je vroeger deed
- U heeft zelfmoordgedachten
Verpleegkundigen, oncologisch maatschappelijk werkers en patiëntennavigatoren kunnen tijdens en na uw behandeling periodiek een distressscreening uitvoeren tijdens afspraken. Ze kunnen een vragenlijst of een schaal van 0 tot 10 gebruiken, vergelijkbaar met de manier waarop ze patiënten vragen om pijn te rapporteren. Een standaardschaal die door veel kankerzorgteams wordt gebruikt is de Distress Thermometer, die meestal vergezeld gaat van een checklist van mogelijke problemen, om aan te geven hoeveel en wat voor soort distress u vandaag voelt en hoeveel u zich de afgelopen week voelde.
Uw arts of zorgteam zal dan samen met u de juiste ondersteuning bepalen om aan uw behoeften te voldoen. Maar u hoeft niet te wachten op een onderzoek om hulp te vragen. U kunt te allen tijde contact opnemen met uw zorgteam om uw onrust te bespreken.
Suïcidale gedachten zijn gedachten dat het leven niet de moeite waard is of wanneer je eraan denkt of van plan bent jezelf iets aan te doen of te doden. Dit is een zeer ernstig symptoom van een klinische depressie dat u nooit geheim mag houden. Vertel het onmiddellijk aan een familielid, vriend of uw arts als u deze gedachten heeft.
Als u zich in een crisis bevindt en uw arts of een familielid niet kunt bereiken, bel dan de Amerikaanse National Suicide Prevention Lifeline op +1 (800) 273-8255 of ga naar de International Association for Suicide Prevention opfindahelpline.com voor hulplijnen in andere landen.
Emotionele nood in verband met chordoom komt vaak voor en is beheersbaar. Door uw zorgteam op de hoogte te houden van uw emotionele ervaringen, kunnen zij u in contact brengen met de juiste ondersteunende diensten, zodat u zich kunt concentreren op het beter worden en blijven. Dit kunnen medicijnen zijn, geestelijke gezondheidszorg zoals counseling en steungroepen, ontspanningstherapieën, creatieve therapieën, of een combinatie daarvan.
De American Cancer Society biedt een aantal suggesties voor do's en don'ts bij het omgaan met stress, waaronder:
DO:
NIET DOEN:

Aan de andere kant van het emotionele spectrum is bekend dat de confrontatie met chordoom gevoelens van hoop en dankbaarheid oproept. Sommige mensen zien hun chordoom als een "wake-up call" en nemen daaruit de mogelijkheid om de kleine dingen in het leven op te merken en te waarderen, zoals tijd doorbrengen met vrienden en familie, genieten van de natuur, of gebroken relaties herstellen.
Maar voor anderen moeten hoop en dankbaarheid bewust worden gekweekt en beoefend. Dit betekent niet dat je moeilijkheden moet negeren of jezelf moet dwingen altijd positief en optimistisch te zijn. Probeer in plaats daarvan
te denken over wat je meemaakt vanuit verschillende gezichtspunten, je te concentreren op de zorg voor jezelf, of kleine overwinningen onderweg te vieren. Het beoefenen van dankbaarheid kan een belangrijke rol spelen bij het ontwikkelen van gezonde manieren om met stress om te gaan.
Iedereen die te maken krijgt met chordoom verdient het om zich verbonden te voelen met iemand die de ervaring begrijpt en kan helpen bij het verwerken van de emoties die ermee gepaard gaan. Het vragen en accepteren van hulp van anderen is een belangrijk onderdeel van het omgaan met emotioneel leed. Er zijn veel manieren om hulp te vinden en te krijgen.
Vraag uw arts om een verwijzing naar een gediplomeerd raadsman of psycholoog, of zoek er zelf een uit. Deze professionals zijn onder andere:
Gebruik online hulpmiddelen om een specialist in geestelijke gezondheid te vinden waar ook ter wereld, zoals:
PsychologyToday.com/intl/counsellors, OnlineTherapy.com, en InternationalTherapistDirectory.com.
Ontdek geestelijke gezondheid en meditatie apps vanuit het comfort van uw huis met behulp van een smartphone of tablet.
Neemcontact op met het hulpcentrum van uw lokale kankerbehandelingscentrum om te vragen naar lessen, sociale ondersteuning en counselingsopties bij u in de buurt. Kankerhulporganisaties, lokaal of nationaal, kunnen ook steun en begeleiding bieden.

Leren omgaan met uw diagnose
Omgaan met angst, depressie, angst en verdriet
Zich minder overweldigd voelen en meer controle hebben
Omgaan met symptomen en bijwerkingen, zoals pijn en vermoeidheid
omgaan met emotionele zorgen over zelfbeeld, lichaamsbeeld of intimiteit
omgaan met angsten of zorgen over de toekomst
De volgende hulpbronnen kunnen u helpen om met leed om te gaan en uw algemene emotionele gezondheid te ondersteunen.
Professionals in de geestelijke gezondheidszorg evalueren en behandelen alle soorten emotionele nood en geestelijke gezondheidsproblemen, of ze nu matig of ernstig zijn, met behulp van een reeks begeleidingsmethoden. Steungroepen kunnen ook helpen door u in contact te brengen met anderen die dezelfde ervaringen hebben.
Activiteiten die u helpen ontspannen helpen vaak bepaalde vormen van leed te verzachten. Dit zijn bijvoorbeeld ontspanningsoefeningen, mindfulness, meditatie, massage en geleide beelden. Creatieve therapieën zoals kunst, dans en muziek blijken ook nuttig te zijn voor mensen in stressvolle situaties.
In een tijd van crisis praten veel mensen liever met iemand van hun spirituele of religieuze groep. Tegenwoordig zijn veel geestelijken getraind in het begeleiden van mensen met kanker. Ze zijn vaak beschikbaar voor kankerzorgteams en zullen patiënten ontvangen die geen eigen geestelijke of religieuze hulpverlener hebben. Kerken bieden vaak ook op geloof gebaseerde steungroepen aan.
Soms zijn medicijnen nodig om het leed in verband met chordoom te verminderen, of om de door de behandeling veroorzaakte emotionele gezondheidssymptomen tegen te gaan. Medicijnen tegen depressie en angst worden voorgeschreven door psychiaters en sommige huisartsen, en worden meestal ingenomen terwijl iemand een vorm van begeleiding krijgt ter ondersteuning.
Lichaamsbeweging is niet alleen veilig voor de meeste mensen tijdens en na de behandeling van chordomen, maar het kan u ook helpen om u beter te voelen. Gematigde lichaamsbeweging blijkt te helpen bij vermoeidheid, angst, spierkracht en conditie van hart en bloedvaten. Zelfs lichte lichaamsbeweging, zoals yoga, wandelen of stretchen kan helpen om zo gezond mogelijk te blijven. Praat met uw arts voordat u begint, zodat u een oefenplan kunt opstellen dat veilig voor u is.
Het hebben van chordoom kan uw dagelijkse behoeften beïnvloeden. Er zijn veel voorkomende, praktische problemen die een Chordoom Foundation Patient Navigator of een oncologisch maatschappelijk werker u en uw dierbaren kan helpen aanpakken. Enkele praktische problemen waar zij u bij kunnen helpen zijn transportbehoeften, financiële problemen, problemen met werk of school, hulp bij dagelijkse activiteiten en culturele of taalverschillen.
Een van de belangrijkste - maar vaak over het hoofd geziene - taken voor verzorgers is de zorg voor zichzelf. De fysieke, emotionele en mentale gezondheid van een verzorger is van vitaal belang voor het welzijn van de persoon die chordoom heeft.
Als verzorger kun je periodes van stress, angst, verdriet, depressie, frustratie en meer ervaren. Dit zijn allemaal veel voorkomende emoties voor verzorgers, en je hoeft er niet alleen mee om te gaan. Praten met andere mensen die zorgen voor een familielid
of vriend met chordoom kan je helpen ermee om te gaan. Praten met een
een gediplomeerd hulpverlener, individueel of in een steungroep. Maatschappelijk werkers in de oncologie, kankercentra en uw eigen huisarts kunnen u helpen lokale ondersteuningsnetwerken en hulpbronnen in uw omgeving te vinden.
Enkele strategieën om ermee om te gaan zijn:
Herken de tekenen van stress. Het kan tijd zijn om hulp te zoeken als u zich voortdurend uitgeput voelt, vaker ziek wordt dan normaal, moeite hebt met slapen, zich ongeduldig, geïrriteerd of vergeetachtig voelt, niet geniet van dingen waar u vroeger van genoot, of zich terugtrekt van mensen.
Hulp accepteren van dierbaren. Familie, vrienden en leden van religieuze en gemeenschapsgroepen zijn vaak bereid te helpen met zorg, klusjes, boodschappen of kinderopvang. Accepteer hun hulp en geef ze specifieke taken. Overweeg een lijst te maken van familie, vrienden, buren en lokale organisaties die kunnen helpen en welke taken zij kunnen doen.
Tijd maken voor jezelf en andere relaties. Tijd doorbrengen met iets dat u leuk vindt, met iemand wiens gezelschap u leuk vindt, kan u een broodnodige mentale en emotionele pauze geven. Die ondersteunende relaties zijn belangrijk voor uw eigen gezondheid en welzijn.
Leren over familie- en medisch verlof. Er kunnen
programma's beschikbaar zijn voor u via uw werkgever of de overheid die vrijaf geven om voor een ernstig ziek familielid te zorgen.
Vriendelijk en geduldig zijn met jezelf. Veel verzorgers ervaren af en toe vlagen van woede of frustratie. En dan voelen ze zich schuldig omdat ze die gevoelens hebben. Probeer positieve manieren te vinden om met deze moeilijke gevoelens om te gaan. Dit kan bijvoorbeeld door met ondersteunende vrienden te praten, te sporten of een dagboek bij te houden.
Voor je lichaam zorgen. Maak tijd om te sporten, gezond te eten, te drinken en voldoende te slapen. Evalueer ook uw eigen gezondheid. De stress van het verzorgen kan ertoe leiden dat sommige mensen ongezonde gewoonten ontwikkelen of versterken, zoals roken, te veel alcohol drinken of voorgeschreven medicijnen verkeerd gebruiken. Als u zelf geen gezonde veranderingen kunt aanbrengen, zoek dan professionele hulp.
Let op tekenen van depressie of angst, en zoek professionele hulp als die aanhouden. Verschillende studies hebben aangetoond dat verzorgers een verhoogd risico lopen op depressie en angst. Uit onze eigen Chordoom Survivorship Survey bleek dat verzorgers vaker emotionele gezondheidsproblemen melden dan patiënten. Als u moeite heeft om met uw emoties om te gaan en het duurt langer dan een paar weken, praat dan met uw arts of een gediplomeerd hulpverlener.
Luister naar deskundigen op het gebied van emotionele gezondheid in deze video over zorg voor jezelf in stressvolle tijden.
Referenties
Pitman A, Suleman S, Hyde N, Hodgkiss A. Depressie en angst bij patiënten met kanker. BMJ. 2018;361:k1415. doi:10.1136/bmj.k1415
Niedzwiedz CL, Knifton L, Robb KA, Katikireddi SV, Smith DJ. Depressie en angst bij mensen die leven met en na kanker: een groeiende klinische en onderzoeksprioriteit. BMC Cancer. 2019;19(1):943. doi:10.1186/s12885-019-6181-4.
Swartzman S, Booth JN, Munro A, Sani F. Posttraumatische stressstoornis na kankerdiagnose bij volwassenen: Een meta-analyse.Depress Anxiety. 2017;34(4):327-339. doi:10.1002/da.22542
Dai S, Mo Y, Wang Y, et al. Chronische stress bevordert de ontwikkeling van kanker. Front Oncol. 2020;10:1492. doi:10.3389/ fonc.2020.01492.
Moreno-Smith M, Lutgendorf SK, en Sood AK. Impact van stress op metastasering van kanker. Future Oncol. 2010;6(12):1863- 1881. doi:10.2217/fon.10.142.
Omgaan met stress. American Cancer Society website.https://www.cancer.org/treatme...effects/physical-side-effects/emotional-mood-changes/ distress/managing-distress.html.
Laatst bijgewerkt op 3 februari 2020.
Belangrijke opmerking over deze publicatie:
Deze inhoud is ontwikkeld door de Chordoom Foundation. Het is niet bedoeld als vervanging van medisch of professioneel advies. U moet altijd met uw gezondheids- en geestelijke zorgverleners praten over behandelingsmogelijkheden en beslissingen.
Wij willen Jennifer Bires, LCSW, OSW-C, en Megan Whetstone, LCSW, bedanken voor hun tijd en expertise bij het beoordelen van deze informatie.
The information provided herein is not intended to be a substitute for professional medical advice, diagnosis, or treatment. Always seek the advice of your or your child’s physician about any questions you have regarding your or your loved one’s medical care. Never disregard professional medical advice or delay in seeking it because of something you have read on this website.